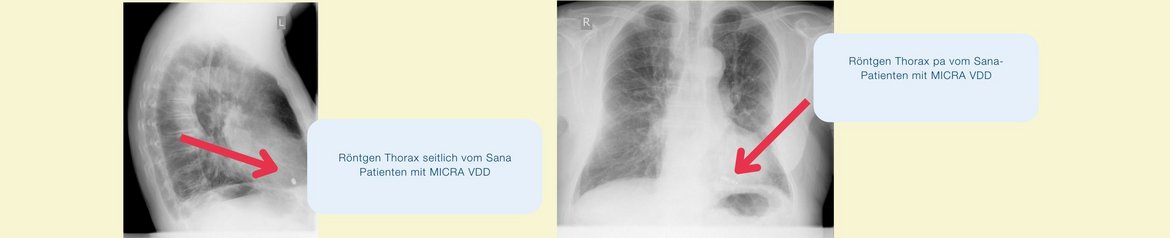
1958 wurde der erste Herzschrittmacher implantiert, 1980 der erste interne kardiale Defibrillator. In der modernen Kardiologie sind wir heute in der Lage, mit einem sogenannten kabellosen Herzschrittmacher, ein mindestens zehnmal so großes konventionelles Zweikammersystem zu ersetzen. So können wir bei Herzinsuffizienz durch gezielte Stimulation des herzeigenen Reizleitungssystems eine kardiale Resynchronisationstherapie durch Implantation nur einer, statt wie bisher bis zu drei Elektroden durchführen. Die Micra Kardiokapsel ist so groß wie eine große Vitamintablette, wiegt nur etwa zwei Gramm und ist ca. 93 Prozent kleiner als der konventionelle Schrittmacher.

Moderne Taktgeber - Weniger ist mehr

Trotz der geringen Größe beträgt die geschätzte Lebenszeit der Batterie zehn Jahre und ist für MRT-Untersuchungen aller Körperregionen zugelassen. Seit 2015 ist Micra in Europa und seit 2016 durch die FDA zugelassen. Sie bietet die fortschrittlichste Herzschrittmachertechnologie und ist dabei kosmetisch unsichtbar, sodass sie über einen Katheter minimalinvasiv unmittelbar ins Herz eingebracht werden kann. Seit 2020 wurde Micra-AV zugelassen und wird erfolgreich auch bei uns eingesetzt. Die Besonderheit: in der Micra-Kapsel gleicher Größe werden Bewegungssensoren „Akzelerometer“ eingesetzt, die durch Registrierung der natürlichen vier Herztöne im Sinusrhythmus diesen erkennen und bei AV-(Vorhof-Kammer)-Blockierungen, wie ein Zweikammer-schrittmachersystem, den natürlichen Rhythmus durch Herzmuskelstimulation ersetzen. Dieses erlaubt eine natürlich gerichteten Vorhof-Kammerfüllung mit Blut und erweitert das Spektrum der Indikationen. Das System eliminiert praktisch Taschen und Sonden assoziierte Komplikationen und eignet sich gerade für Patienten vor und nach Katheterablationen, da die Kapsel sich nicht im Arbeitsfeld des Elektrophysiologen befindet und ungefährdet.
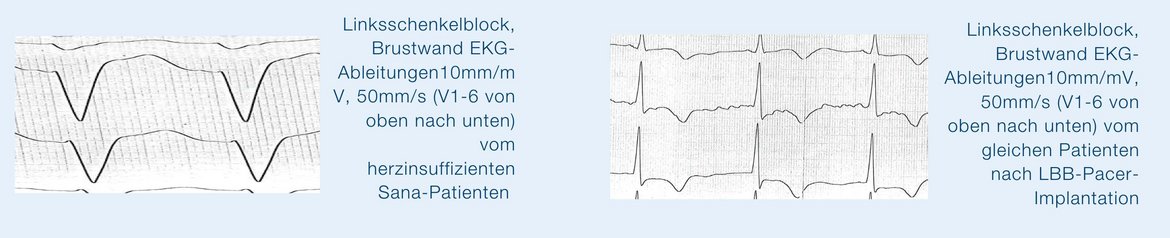
In der Behandlung der Herzinsuffizienz spielt die Wahl des richtigen Systems seit über 30 Jahren eine große Rolle. Viele unserer Patientinnen und Patienten haben neben der eingeschränkten Pumpfunktion Erregungsausbreitungsstörungen, sogenannte Links- oder Rechtsschenkelblöcke, die Ausdruck eines Defektes im Reizleitungssystem sind mit und ohne AV-Blockierungen. Selbst diejenigen, die das nicht aufweisen, können es entwickeln oder bekommen es durch „falsche“ Stimulationsart, wie zum Beispiel der sogenannte Linksschenkelblock bei rechtsventrikulärer Stimulation.
Andere sind „untertherapiert“, weil wir genau diese Stimulation vermeiden wollen und weisen zu schnelle Herzfrequenzen auf. In der Behandlung hat sich die kardiale Resynchronisationstherapie (CRT) durchgesetzt, wobei neben einer Vorhofelektrode und einer rechtsventrikulären Elektrode eine zusätzliche Elektrode in das Venensystem des linken Ventrikels eingeführt wird, um so die linke Kammer synchron von rechts und links schlagen zu lassen. Neben zeitlichen, Kontrastmittel assoziierten und Durchleuchtungszeitlimitationen, stand uns oft die Anatomie hier im Wege, sodass für einige Patienten und Patientinnen eine offene, kardiochirurgische Elektrodenimplantation die einzige Alternative darstellte.
Durch die Nutzung des „Conduction-System-Pacing“ in Höhe des His-Bündels oder bei Läsionen distal davon mit sogenanntem Left-Bundel-Branch-Pacing sind wir in der Lage, eine minimalinvasive Resynchronisationstherapie in gleicher Sitzung anzubieten und sogenannte Blockbilder zu korrigieren.
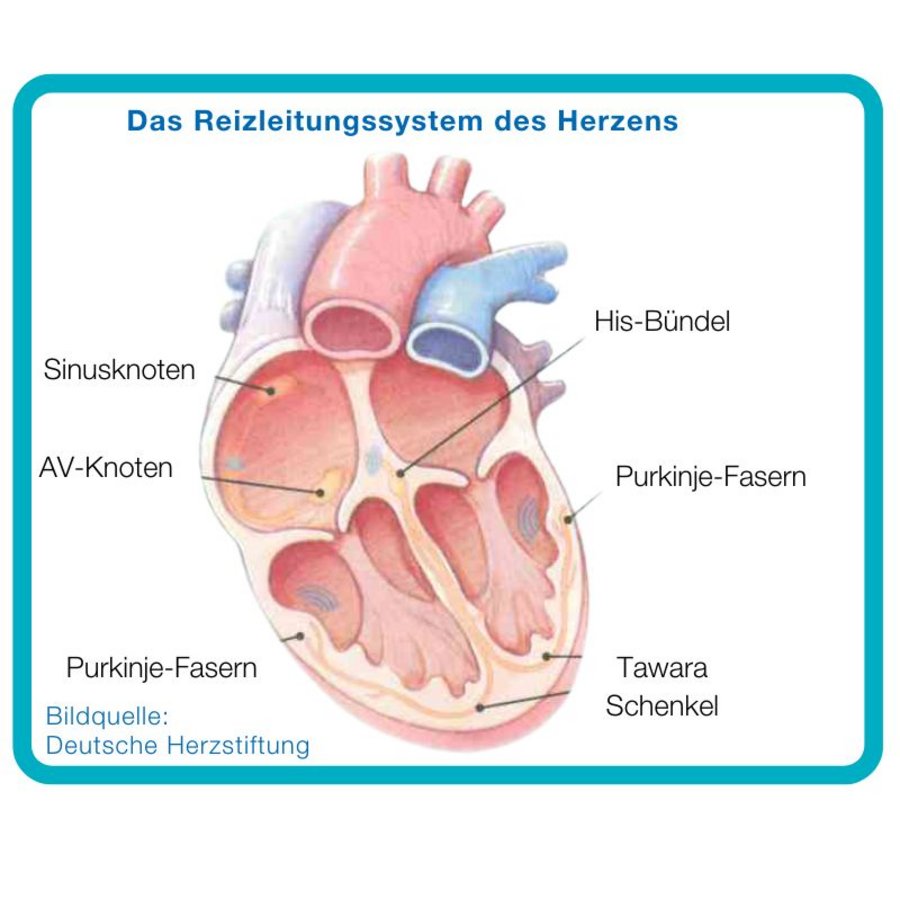
Mehr noch, gerade Patienten mit schlanken QRS-Komplexen, die durch Stimulation einen Linksschenkelblock entwickeln, der die Herzinsuffizienz verschlimmert, können oft durch die konventionelle CRT-Therapie, die am Ende der Stimulationskette (Kammer) agiert, nicht das Ausgangslevel erreichen. Durch die Nutzung des eigenen Reizleitungssystems wird das aufgehoben. Im Moment werden noch multizentrische Daten gesammelt, die aber sehr vielversprechend sind, sodass wir die Therapie unseren Patientinnen und Patienten nicht vorenthalten.
Markus Siekiera
Oberarzt Kardiologie
markus.siekiera@sana.de

